 Μελέτη των Charalampos Mavridis, Georgios Aidonidis, Marianna Evangelou και Athanasios Kalogeridis.
Μελέτη των Charalampos Mavridis, Georgios Aidonidis, Marianna Evangelou και Athanasios Kalogeridis.
Η μελέτη δημοσιεύθηκε στο επιστημονικό περιοδικό Springer και στο PubMed στις 07.12.2022.
Περίληψη
Κατά τη διάρκεια της πανδημίας COVID-19, οι ελληνικές αρχές επέβαλαν υποχρεωτικό εμβολιασμό για τους εργαζόμενους στον τομέα της υγειονομικής περίθαλψης ( HCWs). Ταυτόχρονα, διατυπώθηκαν πολλαπλές ανησυχίες σχετικά με το επιδημιολογικό προφίλ της Ελλάδας, εκτός από το ηθικό καθεστώς των σκληρών μέτρων και τις επιπτώσεις τους στους εργαζόμενους, τους οργανισμούς, την κοινωνία και τη δημόσια υγεία. Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ), οι εκτιμήσεις σχετικά με τα αποδεικτικά στοιχεία της ασφάλειας και της αποτελεσματικότητας των εμβολίων, την αναγκαιότητα και την αναλογικότητα θα πρέπει να αξιολογούνται με σαφήνεια πριν από την επιβολή πολιτικών υποχρεωτικού εμβολιασμού. Συζητάμε τα ζητήματα σχετικά με τους μηχανισμούς μετάδοσης και μόλυνσης του SARS-CoV-2, την τοξικότητα των εμβολίων COVID-19 και τον αντίκτυπο της αναστολής των Εργαζομένων Υγειονομικού Τομέα που δεν εμβολιάστηκαν σε σχέση με τα δυνητικά αναμενόμενα οφέλη, επιπλέον του κατά πόσον οι υποχρεωτικοί εμβολιασμοί ήταν δικαιολογημένοι λαμβάνοντας υπόψη το συνολικό επιδημιολογικό πλαίσιο.
Εισαγωγή
Η νόσος COVID-19 αποτελεί αναμφίβολα ένα από τα σημαντικότερα ζητήματα που αφορούν την ανθρώπινη υγεία, με περισσότερους από 6.000.000 θανάτους παγκοσμίως μέχρι σήμερα (Dong et al., 2020). Η κυβέρνηση κάθε χώρας υποχρεώθηκε να λάβει διάφορα μέτρα για την προστασία της δημόσιας υγείας και να μην προκαλέσει πρόσθετη άμεση ή έμμεση βλάβη, είτε βραχυπρόθεσμα είτε μακροπρόθεσμα, στους πολίτες της. Ο κατάλληλος εμβολιασμός για μία
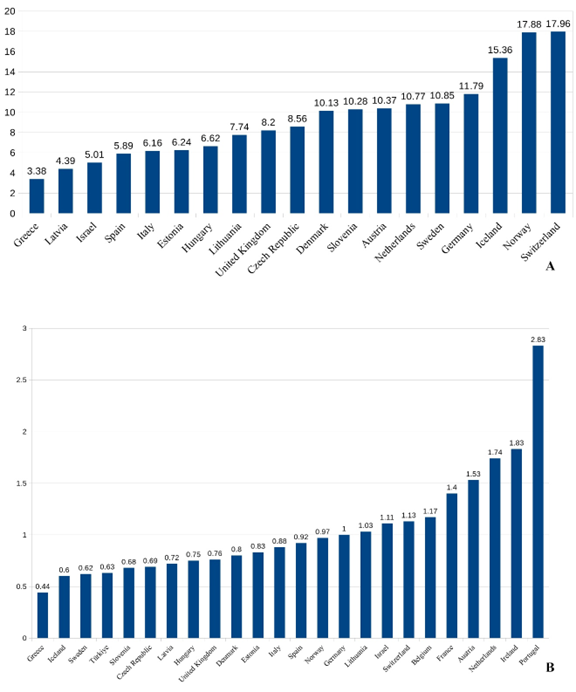
μολυσματική ασθένεια αποτελεί ένα από τα αποτελεσματικότερα προληπτικά μέτρα, όπως έχουμε δει ιστορικά με το παράδειγμα της ευλογιάς που έχει ουσιαστικά εξαφανιστεί (Belongia and Naleway, 2003). Ωστόσο, σε κάθε ιατρική πράξη, το κόστος πρέπει να σταθμίζεται έναντι του οφέλους, και η επιστήμη έχει την ευθύνη να παρέχει καθοδήγηση, χωρίς καμία προκατάληψη ή μεροληψία, ώστε να διασφαλίζεται η διατήρηση της δημόσιας υγείας με το χαμηλότερο δυνατό κόστος. Μέχρι τον Ιούλιο του 2022, η αναζήτηση στη βάση δεδομένων Medline αποκάλυπτε πάνω από 165.000 άρθρα σχετικά με την COVID-19 και περίπου 2.100 μετα-αναλύσεις. Καθώς βρισκόμαστε ακόμη σε μια περίοδο μάθησης, όπου προστίθεται καθημερινά συνεχώς ένας τεράστιος όγκος ιατρικών δεδομένων, η εφαρμογή κατευθυντήριων γραμμών αποτελεί μεγάλη πρόκληση.Η πανδημία ξεκίνησε στην Ελλάδα στα τέλη Φεβρουαρίου 2020 με την επίσημη ανακοίνωση του πρώτου κρούσματος COVID-19 (Reuters, 2020). Ο πρώτος θάνατος καταγράφηκε στις 12.3.2020 (ΑΜΠΕ, 2020), ενώ ο αριθμός των κρουσμάτων μέχρι την πρώτη επίσημη αναφορά του ΕΟΔΥ στις 20.3.2020 ήταν 495 (ΕΟΔΥ, 2020). Μέχρι τον Ιούλιο του 2022 είχαν καταμετρηθεί 31.337 θάνατοι που αποδόθηκαν στην COVID-19 (Hannah Ritchie, 2020). Η Ελλάδα είναι μια χώρα με περίπου 10,5 εκατομμύρια κατοίκους, αλλά συνολικά δέχεται περισσότερους από 30 εκατομμύρια τουρίστες ετησίως (Reuters, 2020), με συνέπεια την αύξηση των απαιτούμενων αποθεμάτων του συστήματος υγείας, ιδίως σε καταστάσεις κρίσεων όπως αυτή που προκάλεσε η COVID-19. Αυτό σημαίνει ότι οι εργαζόμενοι στον τομέα της υγειονομικής περίθαλψης αντιμετωπίζουν διάφορες προκλήσεις- εκτός από το προφανές ενδεχόμενο μόλυνσης από SARS-CoV-2, όπως υψηλότερο φόρτο εργασίας, κοινωνικό αποκλεισμό, στιγματισμό και ψυχικές διαταραχές (Gupta et al., 2021– Razu et al., 2021) και σε μεγαλύτερο βαθμό κατά περιόδους (π.χ., όταν συμπίπτουν με τις αυξημένες αφίξεις τουριστών). Κατά συνέπεια, για να αντιμετωπιστούν οι προκλήσεις που αντιμετωπίζει το σύστημα υγείας, πρέπει να εφαρμοστούν συγκεκριμένες στρατηγικές για την αύξηση του προσωπικού, του εξοπλισμού και της επάρκειας των φαρμακευτικών παραγόντων, καθώς και για την παροχή της δυνατότητας κατ’ οίκον φροντίδας (πρωτοβάθμια φροντίδα υγείας) στους ασθενείς, ώστε να μην επιβαρύνονται υπερβολικά τα νοσοκομεία (Levin et al., 2007). Ο ρόλος των γενικών ιατρών και των νοσηλευτών είναι υψίστης σημασίας για τη συνολική διαχείριση της πανδημίας (Sarango et al., 2021– Van Poel et al., 2022). Δυστυχώς, σύμφωνα με τα στοιχεία του Οργανισμού Οικονομικής Συνεργασίας και Ανάπτυξης ΟΟΣΑ, η Ελλάδα εισήλθε στην πανδημία (2019) με τη χαμηλότερη αναλογία νοσηλευτών και γενικών ιατρών ανά 1.000 κατοίκους μεταξύ όλων των ευρωπαϊκών χωρών. Συγκεκριμένα, υπάρχουν μόνο 3,4 νοσηλευτές και 0,44 γενικοί ιατροί ανά 1.000 κατοίκους, ενώ στη Γερμανία οι αντίστοιχες αναλογίες είναι 11,79 και 1, αντίστοιχα (Εικόνα 1) (OECD.Stat, 2019a, 2019b). Επιπλέον, είναι ουσιαστικά αδύνατο να ελπίζει κανείς στην κατ’ οίκον περίθαλψη των ασθενών με COVID-19 σε μια χώρα με σοβαρά υποστελεχωμένο και κατακερματισμένο σύστημα πρωτοβάθμιας υγειονομικής περίθαλψης που ακόμη δεν έχει εδραιωθεί σωστά (Kondilis et al., 2012). Έτσι, οι ασθενείς με COVID-19 είτε ακολουθούσαν οδηγίες μέσω τηλεφώνου είτε επισκέπτονταν τα νοσοκομεία.
Κατά τη διάρκεια της πανδημίας, οι Έλληνες υγειονομικοί υπηρέτησαν με αξιοθαύμαστη αυτοθυσία τη δημόσια υγεία. Οι “ήρωες”, όπως ονομάστηκαν, εργάστηκαν κάτω από συνθήκες απίστευτης πίεσης σε ένα σύστημα υγείας που αντιμετώπιζε ελλείψεις προσωπικού και εξοπλισμού, ενώ κάποιοι από αυτούς έχασαν δυστυχώς τη ζωή τους στη μάχη με την COVID-19 (Tovima.gr, 2020). Από την 1.9.2021, η ελληνική κυβέρνηση έχει επιβάλει υποχρεωτικό εμβολιασμό κατά της COVID-19 για το υγειονομικό προσωπικό και τους φοιτητές ιατρικής και νοσηλευτικής, γεγονός που έχει θέσει σε αναστολή εργασίας άνευ αποδοχών τους ανεμβολίαστους υγειονομικούς. Επιπλέον, οι Έλληνες νομοθέτες επέβαλαν αυστηρούς περιορισμούς σε όλους τους ανεμβολίαστους πολίτες, οι οποίοι ουσιαστικά υποβλήθηκαν σε συνεχή “κοινωνικό αποκλεισμό” καθώς για έξι μήνες (4.11.2021-2.5. 2022), απαγορευόταν η παραμονή τους σε κλειστούς χώρους εστίασης και σε κέντρα διασκέδασης, η δια ζώσης συμμετοχή σε επιστημονικά συνέδρια, η παρακολούθηση κινηματογράφου, η είσοδος σε αθλητικούς χώρους και σε μουσεία, ακόμη και με αρνητικό PCR ή rapid test, παρά τη χαλάρωση των προληπτικών μέτρων σε πολλά ευρωπαϊκά κράτη, συμπεριλαμβανομένου του Ηνωμένου Βασιλείου και των Σκανδιναβικών χωρών, ήδη από τον Φεβρουάριο του 2022 (Gijs and Duxbury, 2022, Schengenvisainfo.com, 2022, Stokel-Walker, 2022, Thelocal.no, 2022). Επιπλέον, η διάρκεια του προσωρινού “πράσινου διαβατηρίου” (δηλ. του πιστοποιητικού ανοσίας), που χορηγείται σε άτομα που έχουν αναρρώσει από COVID-19, μειώθηκε σε τρεις μόνο μήνες, αν και πρόσφατα επανήλθε σε έξι (4.4.2022). Τέλος, οι ανεμβολίαστοι πολίτες άνω των 60 ετών έπρεπε να πληρώνουν πρόστιμο 100 ευρώ κάθε μήνα, αρχής γενομένης από τις 15.1.2022, μέτρο που φαίνεται να έχει διακοπεί προσωρινά από τον Απρίλιο του 2022. Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ), οι αρχές θα πρέπει να αξιολογούν ρητά τις εκτιμήσεις σχετικά με την αναγκαιότητα και την αναλογικότητα, τις αποδείξεις της ασφάλειας και της αποτελεσματικότητας των εμβολίων, την εμπιστοσύνη των πολιτών και τα ηθικά-δεοντολογικά πλαίσια, πριν επιβάλουν τον υποχρεωτικό εμβολιασμό είτε στον γενικό πληθυσμό είτε σε ορισμένες ομάδες, όπως στους υγειονομικούς (O’Sullivan, 2022).
Σκοπός μας ήταν να αναλύσουμε κατά πόσο η επιβολή υποχρεωτικών εμβολιασμών στους Έλληνες υγειονομικούς μπορεί να δικαιολογηθεί σύμφωνα με το πλαίσιο του ΠΟΥ και των ειδικών συνθηκών που επικρατούν στην Ελλάδα. Στόχος μας είναι επίσης να εγείρουμε ανησυχίες σχετικά με τους ισχύοντες εμβολιασμούς για την COVID-19 και να εκθέσουμε τις κοινωνικές επιπτώσεις των ιατρικο-πολιτικών αποφάσεων, παρέχοντας μια ανοιχτή πρόσκληση για μια κριτική συζήτηση στην επιστημονική κοινότητα.
Συζήτηση
Η αναλογικότητα των μέτρων που λαμβάνονται κατά της πανδημίας, τα οποία μπορεί να περιλαμβάνουν τη χρήση μασκών, τα πιστοποιητικά COVID-19, την απαγόρευση κυκλοφορίας, τα πρόστιμα και τον υποχρεωτικό εμβολιασμό, διαφέρει σημαντικά από χώρα σε χώρα. Ωστόσο, οι παγκόσμιες τάσεις τείνουν να συγχωνεύονται στο γεγονός ότι η διαφάνεια στη διάδοση πληροφοριών και η προώθηση της ελεύθερης επιλογής στην επιμόρφωση συνδέονται με μια πιο ορθολογική, ανθρώπινη και αποτελεσματική διαχείριση της πανδημίας (Kerr et al., 2021). Στην προσπάθειά της να διαχειριστεί την πανδημία, η ελληνική κυβέρνηση επιστράτευσε αρκετούς γιατρούς και επιστήμονες, οι οποίοι προέτρεπαν τον κόσμο να εμβολιαστεί, ενώ τα μέσα μαζικής ενημέρωσης (ΜΜΕ) πρόβαλαν δραματικές ιστορίες και θανάτους με COVID-19, προκειμένου να προωθήσουν τον εμβολιασμό (Protothema.gr, 2022– Skai.gr, 2021a, 2021b). Για παράδειγμα, η αναπληρώτρια υπουργός Υγείας (η οποία είναι πνευμονολόγος), μετά το θάνατο ενός 20χρονου, τόνισε ότι “η νόσος COVID-19 είναι σοβαρή και οδηγεί πολύ συχνά στο θάνατο” (Skai.gr, 2021b). Ένα άλλο παράδειγμα έρχεται από τον διευθυντής μίας μονάδας εντατικής θεραπείας (ΜΕΘ), ο οποίος δήλωσε εμφατικά στην τηλεόραση “βρέθηκα μπροστά σε ένα τραγικό δίλημμα, έναν ζωντανό εφιάλτη, όπου είχα έναν 22χρονο νεαρό ασθενή με λευχαιμία και ταυτόχρονα έναν ανεμβολίαστο 62χρονο ασθενή με COVID-19, όπου χρειάζονταν εισαγωγή στη ΜΕΘ, αλλά δεν είχα διαθέσιμα κρεβάτια” (Ethnos.gr, 2021a). Οι ισχυρισμοί αυτοί, ωστόσο, διαψεύστηκαν αργότερα από το Υπουργείο Υγείας (Protothema.gr, 2021). Η γνώμη των ειδικών, όπως προβάλλεται στην τηλεόραση και στα ΜΜΕ, φέρει τον χαμηλότερο βαθμό επιστημονικής αξιοπιστίας και σύστασης σύμφωνα με τον ορισμό της τεκμηριωμένης ιατρικής. Στην επιστήμη, το “σοβαρό” και το “συχνά” εκφράζονται με αριθμούς και δεδομένα, οπότε τέτοιες φράσεις μπορεί να δημιουργήσουν σύγχυση και αστάθμητο φόβο στον πολίτη. Για παράδειγμα, όπως προκύπτει από συστηματική ανασκόπηση και μετα-ανάλυση, το ποσοστό θνητότητας της COVID-19 στην ηλικιακή ομάδα 0-34 ετών είναι 0,004 (0,003-0,005) (Levin et al., 2020). Η σύγχυση, ο φόβος και η δυσπιστία μπορεί επίσης να προκύψουν από τις αντιφάσεις στους ισχυρισμούς μεταξύ πολιτικών και γιατρών, ιδίως όταν οι τελευταίοι είναι διευθυντές ΜΕΘ. Παρόλο που ο φόβος της νόσησης από COVID-19 φαίνεται να συσχετίζεται αρνητικά με τη διστακτικότητα για το εμβόλιο (Willis et al., 2021), η εφαρμογή του φόβου ως μέσο εξαναγκασμού δεν θα πρέπει να γίνεται αποδεκτή από δεοντολογική άποψη, καθώς δημιουργεί άγχος και ανησυχία (Hastings et al., 2004). Από την άλλη πλευρά, αρκετές μελέτες σχετικά με το κοινωνικό μάρκετινγκ δείχνουν ότι η εφαρμογή του φόβου και της ενοχής θα πρέπει να αντικατασταθεί από πιο εκπαιδευτικές/ενημερωτικές προσεγγίσεις, καθώς η πρώτη είναι πιθανότερο να οδηγήσει σε αδράνεια παρά σε εθελοντική συμμόρφωση (Brennan and Binney, 2010– Szmigin et al., 2011). Συνεπής με τις αυστηρές πολιτικές της, η ελληνική κυβέρνηση αποφάσισε επίσης να θέσει τους ανεμβολίαστους υγειονομικούς σε αναστολή εργασίας άνευ αποδοχών, υποτίθεται για την προστασία της δημόσιας υγείας, δημιουργώντας την εσφαλμένη εντύπωση ότι η υγεία των ασθενών κινδυνεύει πρωτίστως από αυτούς, καθώς ο ίδιο ο πρωθυπουργός δήλωσε πως “είναι απαράδεκτο οι υγειονομικοί, οι οποίοι υποτίθεται ότι προστατεύουν τους πιο ευάλωτους ασθενείς από την COVID-19, να είναι οι ίδιοι δυνητικοί φορείς και μεταδότες του ιού” και “είναι αδιανόητο μια ανεμβολίαστη νοσηλεύτρια να παρέχει φροντίδα σε έναν ανοσοκατεσταλμένο καρκινοπαθή” (ethnos.gr, 2021b). Τον πρώτο χρόνο της πανδημίας, όταν δεν υπήρχαν εμβολιασμοί, και μέχρι τις 31.8.2021, οι ίδιοι Υγειονομικοί προστάτευαν υπεύθυνα τους ευάλωτους ασθενείς, κάνοντας συχνές εξετάσεις και λαμβάνοντας όλα τα προληπτικά μέτρα. Μετά την έλευση των εμβολίων, ο στιγματισμός και ο εξοστρακισμός των ανεμβολίαστων υγειονομικών θα μπορούσε να έχει κάποια βάση αν το να είσαι εμβολιασμένος κατά της COVID-19 σήμαινε ότι είσαι “αποστειρωμένος” και το να είσαι ανεμβολίαστος σήμαινε ότι είσαι μολυσματικός, δηλαδή αν τα εμβόλια παρείχαν σχεδόν 100% προστασία από τη μετάδοση. Στις επόμενες ενότητες αναλύουμε τις ενστάσεις μας σχετικά με τους μηχανισμούς μετάδοσης και μόλυνσης της COVID-19, την τοξικότητα των εμβολίων για την COVID-19 και την αναστολή της εργασίας των υγειονομικών και τον αντίκτυπό της στους εργαζόμενους, τα νοσοκομεία και την κοινωνία.
Ενστάσεις σχετικά με τη μηχανική της νόσησης και μετάδοσης της COVID-19
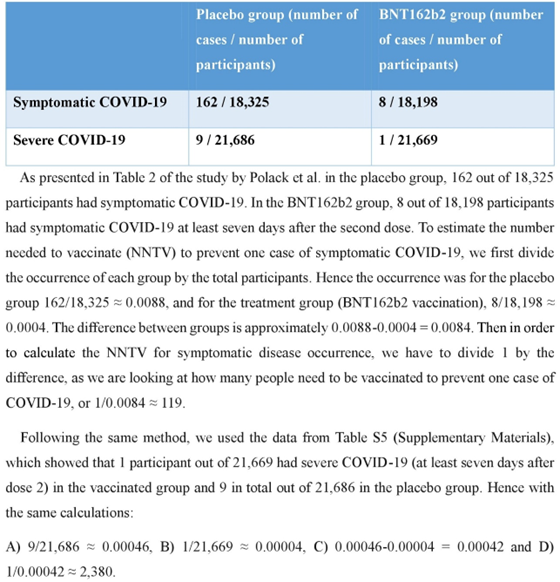
Τα γεγονότα σχετικά με την ικανότητα των εμβολίων να αποτρέπουν τη μόλυνση και τη μετάδοση της νόσου θα έπρεπε σίγουρα να έχουν ληφθεί υπόψη πριν την συζήτηση για την εφαρμογή υποχρεωτικών εμβολιασμών στους υγειονομικούς ή στους πολίτες. Τα αρχικά δεδομένα από τις κλινικές δοκιμές φάσης ΙΙΙ έδειξαν ότι ο αριθμός των ατόμων που πρέπει να εμβολιαστούν (NNTV) ώστε να προληφθεί μία νόσηση με COVID-19 ήταν περίπου 119 και για να προληφθεί μία σοβαρή νόσηση, περίπου 2.380 (Εικόνα 2) (Polack et al., 2020). Είναι γνωστό από την αρχή των εμβολίων πως ο SARS-CoV-2 μπορεί να μεταδοθεί από τους εμβολιασμένους υγειονομικούς (Hetemäki et al., 2021– Ioannou et al., 2021– Keehner et al., 2021– Pollett et al., 2022– Shitrit et al., 2021). Ακόμη και μετά την τέταρτη δόση, υπάρχει, δυστυχώς, σημαντικά μειωμένη αποτελεσματικότητα έναντι της πρόληψης της λοίμωξης από SARS-CoV-2, με τον ιό να εξακολουθεί να μεταδίδεται από και προς τους εμβολιασμένους υγειονομικούς καθώς ελέγχονται με υψηλό φορτίο (Regev-Yochay et al., 2022).
Μια προσεκτική ανασκόπηση των εβδομαδιαίων και πολύ λεπτομερών εκθέσεων επιτήρησης των εμβολίων COVID-19 του Οργανισμού Υγειονομικής Ασφάλειας του Ηνωμένου Βασιλείου (UKHSA), αρχής γενομένης από την εβδομάδα 37 του 2021 (UKHSA, 2021a), η οποία βασίζεται σε δεδομένα από τις 18.8.2021 έως τις 3.9. 2021 και εφεξής, εμφανίζει ένα σταθερό και επαναλαμβανόμενο μοτίβο στις ηλικιακές ομάδες από 30 έως 80 ετών, μετά την επικράτηση του στελέχους Δέλτα, με τον αριθμό των νέων περιπτώσεων COVID-19 ανά 100.000 του αντίστοιχου πληθυσμού (ποσοστό κρουσμάτων) να είναι σταθερά υψηλότερος στα πλήρως εμβολιασμένα άτομα σε σύγκριση με τα μη εμβολιασμένα. Το ποσοστό κρουσμάτων μεταξύ των εμβολιασμένων ατόμων αυξήθηκε επίσης στις υπόλοιπες ηλικιακές ομάδες, με εξαίρεση τις ηλικίες <30 και >80 ετών. Μπορεί κανείς να επαληθεύσει αυτό το μοτίβο διατρέχοντας τις ακόλουθες εβδομαδιαίες εκθέσεις: Εβδομάδα 37 (σ.13), Εβδομάδα 38 (σ.13), Εβδομάδα 39 (σ.14), Εβδομάδα 40 (σ.13), Εβδομάδα 41 (σ.13), Εβδομάδα 42 (σ.13), Εβδομάδα 43 (σ.19), Εβδομάδα 44 (σ.20), Εβδομάδα 45 (σ.22). ), Εβδομάδα 46 (σ.23), Εβδομάδα 47 (σ.33), Εβδομάδα 48 (σ.44), Εβδομάδα 49 (σ.35), Εβδομάδα 50 (σ.39) και Εβδομάδα 51 (σ.40) (UKHSA, 2021a, 2021b, 2022). Ξεκινώντας από την τρίτη εβδομάδα του 2022 (σελ. 38), το UKHSA άρχισε να παράγει αυτούς τους πίνακες μετρώντας μόνο τα άτομα που είχαν υποβληθεί σε αναμνηστικό εμβολιασμό, δηλαδή τουλάχιστον τρεις δόσεις συνολικά, στην ομάδα των εμβολιασμένων, και το ίδιο μοτίβο εξακολουθεί να παρατηρείται. Δυστυχώς, προχωρώντας προς τις πιο πρόσφατες εκθέσεις του 2022, την εβδομάδα 9 (σελ. 45), την εβδομάδα 10 (σελ. 45), την εβδομάδα 11 (σελ. 45), το μοτίβο φαίνεται να χειροτερεύει, με το ποσοστό των κρουσμάτων μεταξύ των ατόμων που εμβολιάστηκαν με αναμνηστικό εμβολιασμό στις προαναφερθείσες ηλικιακές ομάδες να σκαρφαλώνει σε τρεις ή και τέσσερις φορές υψηλότερα από ό,τι μεταξύ των ανεμβολίαστων (UKHSA, 2021b, 2022). Οι προαναφερόμενοι πίνακες επισημαίνουν ορθά ότι τα αναλογικά ποσοστά εισαγωγών στα επείγοντα περιστατικά και θανάτων είναι σαφώς χαμηλότερα στην ομάδα των εμβολιασμένων σε σύγκριση με τους ανεμβολίαστους, αλλά αυξάνονται προοδευτικά αναλογικά με την ηλικία. Ωστόσο, η διαφορά αυτή έχει μειωθεί σημαντικά και έχει σχεδόν εξισωθεί όσον αφορά τις νεότερες ηλικιακές ομάδες με την επικράτηση του στελέχους Όμικρον.
Σε συμφωνία ελέγχονται και οι εκθέσεις από το Ινστιτούτο Robert Koch (RKI) στη Γερμανία καθώς κατέδειξαν ότι είναι δυνατόν να υπάρξουν επαναλαμβανόμενες λοιμώξεις και μεταξύ του εμβολιασμένου προσωπικού με παρόμοιο ιικό φορτίο (Koch-Institut, 2021). Δεδομένα προηγούμενων μηνών από το RKI υπογραμμίζουν επίσης ότι οι εμβολιασμένοι αποτελούσαν το 66% των νέων κρουσμάτων (Koch-Institut, 2022), αν και η αποτελεσματικότητα του εμβολίου έναντι της νοσηλείας στις ΜΕΘ διατηρήθηκε. Στο Ισραήλ σημειώθηκε μία νέα ενδονοσοκομειακή έξαρση της COVID-19 όπου η “πηγή” της ήταν ένας πλήρως εμβολιασμένος ασθενής (G. Kampf, 2021a, 2021b). Το Κέντρο Ελέγχου και Πρόληψης Νοσημάτων των ΗΠΑ (CDC) ανακοίνωσε τέσσερις από τις πέντε κορυφαίες κομητείες με τα υψηλότερα ποσοστά πλήρως εμβολιασμένων πληθυσμών (84,3-99,9%) ως κομητείες “υψηλής” μετάδοσης (G. Kampf, 2021a, 2021b). Επιπλέον, μια μεγάλη μελέτη των Subramanian και Kumar έδειξε ότι ο εμβολιασμός για την COVID-19 δεν μπορεί να ελέγξει την εξάπλωσή του ανεξάρτητα από το επίπεδο εμβολιαστικής κάλυψης, με δεδομένα από 68 χώρες και 2.947 κομητείες στις Ηνωμένες Πολιτείες (Subramanian and Kumar, 2021). Κατά συνέπεια, λαμβάνοντας υπόψη όλα αυτά τα στοιχεία, ο εμβολιασμός κατά της COVID-19 φαίνεται να είναι ένα ατομικό και όχι ένα συλλογικό προστατευτικό μέτρο. Επιπλέον, η αποκλειστική στήριξη στον μαζικό εμβολιασμό χωρίς τον έλεγχο της οριζόντιας και κάθετης μετάδοσης της νόσου ενδεχομένως ενέχει σημαντικά ζητήματα που προσβάλλουν την δημόσια υγεία, αναιρώντας τα όποια αναμενόμενα οφέλη (Gandon et al., 2001– Read et al., 2015).
Η ισχύς του “Πράσινου Πιστοποιητικού” των αναρρωθέντων ατόμων στην Ελλάδα μειώθηκε σε τρεις μόνο μήνες και μόλις πρόσφατα (Απρίλιος 2022) επανήλθε σε έξι, παρόλο που η διάρκεια της φυσικά αποκτηθείσας ανοσίας, ιδίως αυτής που αποκτήθηκε μετά από λοίμωξη με στελέχη προ της Όμικρον, έχει αποδειχθεί ότι διαρκεί πολύ περισσότερο από έξι μήνες. Ένα πρόσθετο άνισο μέτρο τέθηκε σε ισχύ μετά τις 7.2.2022, επιτρέποντας στους εμβολιασμένους υγειονομικούς να συνεχίσουν να εργάζονται εφόσον υποβάλλονταν σε rapid test μετά τη λήξη του πιστοποιητικού εμβολιασμού τους, το οποίο ορίστηκε αυθαίρετα στους επτά μήνες μετά τον εμβολιασμό. Από την άλλη πλευρά, οι αναρρώσαντες ανεμβολίαστοι υγειονομικοί μπορούσαν να εργαστούν μόνο τρεις μήνες μετά τη μόλυνση.
Η ισχύς και η διάρκεια της φυσικής ανοσίας έχει αποδειχθεί από πολλές μελέτες. Κατ’ αρχάς, θα αναφερθούμε σε μια σχετικά πρόσφατη έκθεση του CDC (León et al., 2022), η οποία μελέτησε το 18% του πληθυσμού των Ηνωμένων Πολιτειών και έδειξε ότι η φυσικά αποκτηθείσα ανοσία ήταν πιο ισχυρή έως και πέντε φορές και μεγαλύτερης διάρκειας σε σύγκριση με την ανοσία που αποκτήθηκε με εμβόλιο έναντι της παραλλαγής Δέλτα. Επιπλέον, η συστηματική ανασκόπηση και μετα-ανάλυση των Chivese T. et al. που κάλυψε συνολικά 18 χώρες και 12.011.447 ασθενείς κατέδειξε την ισχυρή ανοσολογική μνήμη των ασθενών με COVID-19, η οποία διαρκεί τουλάχιστον οκτώ μήνες με πιθανότητα επαναμόλυνσης 0,2% (Chivese et al., 2022), ενώ υπάρχουν μελέτες που δείχνουν προστασία έναντι επαναμόλυνσης για δύο χρόνια, καθώς και προστασία έναντι σοβαρής λοίμωξης για αρκετά χρόνια, ακόμη και μετά από ασυμπτωματικές λοιμώξεις με COVID-19 (Le Bert et al., 2021– Wei et al., 2021). Αυτή η “διστακτικότητα” στην αναγνώριση της διάρκειας και της ποιότητας της φυσικής ανοσίας φαίνεται να μην ευθυγραμμίζεται με τα ισχυρά επιστημονικά στοιχεία των μελετών (Kojima and Klausner, 2022). Απέναντι στην παραλλαγή Όμικρον, η οποία πιθανώς έχει επιπλέον αυξημένο ποσοστό λοίμωξης μεταξύ των εμβολιασμένων, όπως αναφέρθηκε, καθώς και μια γενικά πιο καλοήθη επιδημιολογική πορεία (Lewnard et al., 2022), η φυσικά αποκτηθείσα ανοσία εξακολουθεί να παρέχει εξαιρετική προστασία έναντι της επαναμόλυνσης και της σοβαρής νόσου (Altarawneh et al., 2022– León et al., 2022). Λαμβάνοντας υπόψη όλα τα παραπάνω, ο “εξαναγκασμός” των ατόμων με φυσικά αποκτηθείσα ανοσία να εμβολιαστούν δεν δικαιολογείται επιστημονικά.
Ενστάσεις σχετικά με την τοξικότητα των εμβολίων για την COVID-19
Ένας σημαντικός παράγοντας όταν εξετάζεται το ενδεχόμενο μαζικού εμβολιασμού του πληθυσμού, και ιδίως του υποχρεωτικού εμβολιασμού μιας συγκεκριμένης κοινωνικής ή επαγγελματικής ομάδας, όπως οι εργαζόμενοι σε νοσοκομεία, χωρίς καμία εξατομίκευση, π.χ. όσον αφορά την ηλικία, τις συννοσηρότητες κ.λπ., είναι το γεγονός ότι οι μοριακοί και παθοφυσιολογικοί μηχανισμοί δράσης των διαθέσιμων εμβολίων βρίσκονται ακόμη υπό συνεχή διερεύνηση. Παράλληλα, οι προθεσμίες για την ολοκλήρωση των μελετών από τις φαρμακευτικές εταιρείες είναι το 2023 και το 2024 (ClinicalTrials.gov, 2022). Τα περισσότερα εμβόλια έχουν σχεδιαστεί να στοχεύουν την επιφανειακή πρωτεΐνη της ακίδας spike (S) του SARS-CoV-2, επειδή συνδέεται ισχυρά με τους υποδοχείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης ACE2 και μεσολαβεί για την είσοδο στα κύτταρα του ξενιστή (Salvatori et al., 2020). Γνωρίζουμε επίσης ότι η πρωτεΐνη S του SARS-CoV επάγει σημαντικά την παραγωγή εξουδετερωτικών αντισωμάτων, παρουσιάζοντας υψηλή ανοσογονικότητα (Salvatori et al., 2020). Για τους λόγους αυτούς, η πρωτεΐνη S φαίνεται να αποτελεί βέλτιστο στόχο (Salvatori et al., 2020). Το προϊόν μετάφρασης των εμβολίων που στηρίζονται σε νέες τεχνολογίες, δηλαδή η πρωτεΐνη S, φαίνεται να τροποποιεί τη φυσιολογική λειτουργία των υποδοχέων ACE2 και να ενεργοποιεί διάφορους μοριακούς μηχανισμούς μέσω μονοπατιών μεταγωγής σήματος. Μπορεί να συνοψιστεί εν συντομία ότι η πρωτεΐνη S από μόνη της θα μπορούσε να προκαλέσει είτε βλάβη του μηχανισμού επιδιόρθωσης του DNA, προκαλώντας δυσλειτουργία των ογκοκατασταλτικών πρωτεϊνών p53 και BRCA1, είτε να μειώσει την έκφραση των υποδοχέων του ACE2 και να αναστείλει τη μιτοχονδριακή λειτουργία, με αποτέλεσμα να προκληθεί σοβαρή βλάβη στα αγγειακά ενδοθηλιακά κύτταρα (Jiang and Mei, 2021– Lei et al., 2021– Singh and Bharara Singh, 2020). Επιπλέον, φαίνεται ότι ενεργοποιούνται και άλλα μονοπάτια κυτταρικής σηματοδότησης, όπως τα MEK και ERK, τα οποία είναι γνωστά για τη συμμετοχή τους σε βασικούς μοριακούς μηχανισμούς της κυτταρικής ανάπτυξης (Suzuki and Gychka, 2021– Zhang and Liu, 2002). Η ακατάλληλη ενεργοποίηση αυτών των μονοπατιών, σε συνδυασμό με την πιθανή παρουσία μεταλλάξεων ή πολυμορφισμών και/ή την πιθανή αναστολή των μηχανισμών επιδιόρθωσης του DNA, αυξάνει τις πιθανότητες καρκινογένεσης, δεδομένης της ποικιλομορφίας του γενετικού προφίλ στον γενικό πληθυσμό. Επιπλέον, τα εμβόλια mRNA θα μπορούσαν να ενεργοποιήσουν έναν παθοφυσιολογικό μηχανισμό, με αποτέλεσμα την καταστολή της έμφυτης ανοσίας (Seneff et al., 2022). Αυτή η απορρύθμιση σχετίζεται με το μονοπάτι της ιντερφερόνης τύπου Ι (IFN-1) και θα μπορούσε δυνητικά να οδηγήσει σε αυξημένο κίνδυνο καρκινογένεσης (Seneff et al., 2022). Η καταστολή της IFN-1 θα μπορούσε επίσης να αυξήσει την ευπάθεια σε μελλοντικές μολυσματικές ασθένειες (Seneff et al., 2022). Θα πρέπει επίσης να λάβουμε υπόψη ορισμένες αναφορές που έχουν δείξει ότι η πρωτεΐνη S θα μπορούσε να μεταναστεύσει και να κυκλοφορήσει μέσω εξωσωμάτων για τουλάχιστον τέσσερις μήνες μετά τον εμβολιασμό (Bansal et al., 2021), ενδεχομένως σε υψηλότερα επίπεδα από ό,τι στους βαριά πάσχοντες ασθενείς με COVID-19 (Röltgen et al., 2022). Τα υψηλά επίπεδα εξωσωμάτων που μεταφέρουν την πρωτεΐνη S με την σειρά τους θα μπορούσαν να οδηγήσουν σε σοβαρή φλεγμονή και στην ανάπτυξη νευροεκφυλιστικών ασθενειών (Seneff et al., 2022). Αυτό πιθανώς εξηγεί, ως ένα βαθμό, τα ευρήματα μιας μελέτης, που καταδεικνύει ότι οι ανοσολογικές λειτουργίες των εμβολιασμένων ατόμων οκτώ μήνες μετά τη χορήγηση δύο δόσεων εμβολίου ήταν χαμηλότερες από εκείνες των μη εμβολιασμένων (Yamamoto, 2022). Ο Ευρωπαϊκός Ιατρικός Οργανισμός πρότεινε ότι οι συχνές αναμνηστικές δόσεις για την COVID-19 θα μπορούσαν να επηρεάσουν αρνητικά την ανοσολογική απόκριση (Yamamoto, 2022). Έτσι, ως μέτρο ασφαλείας, συνιστάται η εγκατάλειψη περαιτέρω εμβολιασμών, καθώς φαίνεται ότι αποτελούν επίσης σημαντικό παράγοντα κινδύνου για μόλυνση, ιδίως σε βαριά πάσχοντες ασθενείς (Yamamoto, 2022).
Όσον αφορά την ίδια την τεχνολογία mRNA, μια πρόσφατη μελέτη (Aldén et al., 2022) έδειξε την παρουσία αλληλουχίας DNA μοναδικής για το BNT162b2 ως προϊόν της αντίστροφης μεταγραφής, καθώς και τη ρύθμιση της έκφρασης της ενδογενούς πρωτεΐνης της αντίστροφης μεταγραφάσης long interspersed nuclear element-1 (LINE-1), σε μια ανθρώπινη ηπατική κυτταρική σειρά έξι ώρες μετά την έκθεση στο εμβόλιο BNT162b2. Αν και η πιθανότητα αυτού του φαινομένου είναι χαμηλή, είναι γενικά γνωστό ότι τα μόρια μεταφέρονται προς και από τον πυρήνα μέσω των συμπλόκων των πυρηνικών πόρων. Συγκεκριμένα, η μεταφορά διαφόρων πρωτεϊνών και RNAs μπορεί να πραγματοποιηθεί μέσω σύνδεσης με την importin-b (Oka and Yoneda, 2018). Επιπλέον, δεδομένου ότι το mRNA του εμβολίου θα μπορούσε να ανιχνευθεί έως και 60 ημέρες μετά τον εμβολιασμό στους λεμφαδένες (Röltgen et al., 2022), προκύπτουν πολλαπλά ερωτήματα όσον αφορά την ακρίβεια, την ποσότητα και την ποιότητα της συνεχιζόμενης μετάφρασης του mRNA. Κατά τη διάρκεια της πανδημίας, η εξαρτώμενη από τα αντισώματα ενίσχυση (ADE) της λοίμωξης είναι ένας πιθανός κρίσιμος παράγοντας, δεδομένου ότι τα σημερινά στελέχη είναι διαφορετικά από τα αρχικά, με δυνητικά δυσμενείς συνέπειες (Yahi et al., 2021). Παρόλο που η ADE και η ενισχυμένη νοσηρότητα από αντισώματα (AED) είναι θεωρητικά σπάνια φαινόμενα για τα γενετικά εμβόλια, θα πρέπει να μελετηθούν εκτενέστερα (Gartlan et al., 2022). Δεδομένου ότι η νοσηρότητα που σχετίζεται με το εμβόλιο (VAED) παρατηρήθηκε στην πανδημία SARS-CoV-1, οι ίδιες δοκιμές για τη διερεύνηση της VAED θα πρέπει να επαναληφθούν για την τρέχουσα πανδημία SARS-CoV-2 (Gartlan et al., 2022). Επιπλέον, τα αυξημένα ποσοστά εισαγωγής σε νοσοκομεία και ΜΕΘ σε πλήρως εμβολιασμένους ασθενείς προκαλούν ανησυχία, καθώς σύμφωνα με τους Munoz F.M. et al. πληρούνται τα κριτήρια με πιθανή διαγνωστική βεβαιότητα για την VAED (Munoz et al., 2021). Ειδικότερα, η πρόσφατη μεγάλης κλίμακας μελέτη των Lewnard J.A. et al. έδειξε ότι για την παραλλαγή Όμικρον, ο κίνδυνος ένα μη εμβολιασμένο άτομο να τεθεί σε μηχανικό αερισμό είναι 76% μειωμένος σε σύγκριση με την παραλλαγή Δέλτα (στατιστικά σημαντικός), ενώ για ένα εμβολιασμένο άτομο, ο κίνδυνος είναι 50% αυξημένος (μη στατιστικά σημαντικός) (Lewnard et al., 2022).
Παράλληλα, αναφορές μυοκαρδίτιδας λόγω άμεσων τοξικών επιδράσεων κυρίως σε νεαρούς άνδρες (Diaz et al., 2021), μαζί με την ανίχνευση ασυνήθιστων θρομβωτικών συμβάντων, όπως θρόμβωση εγκεφαλικού κόλπου (που εμπλέκει διείσδυση στον αιματοεγκεφαλικό φραγμό) (Wittstock et al., 2022), καρδιαγγειακών θανάτων, συμπεριλαμβανομένων αιφνίδιων καρδιακών θανάτων που αποδίδονται στην ιδιαίτερη παθοφυσιολογία του καλά περιγραφόμενου συνδρόμου Κουνή (Kounis et al., 2021), καθώς και άλλα διάφορα ανεπιθύμητα συμβάντα με κοινή υποκείμενη παθοφυσιολογία την ενεργοποιημένη φλεγμονώδη και θρομβογόνο διαδικασία (Guardiola et al., 2022), συνθέτουν ένα δυναμικό προφίλ ενός εμβολίου που αποτελεί συνεχή συναγερμό ασφαλείας (Edler et al., 2021). Παράλληλα, μια πολύ πρόσφατη ισραηλινή μελέτη έδειξε ότι τα οξέα καρδιαγγειακά συμβάντα, συμπεριλαμβανομένων των αιφνίδιων καρδιακών θανάτων, μεταξύ εμβολιασμένων ατόμων ηλικίας κάτω των 40 ετών σχετίζονται σημαντικά με τα ποσοστά της πρώτης και της δεύτερης δόσης εμβολίου, αλλά όχι με τα ποσοστά μόλυνσης COVID-19. Επιπλέον, αναφέρεται ότι “αν και δεν τεκμηριώνονται αιτιώδεις σχέσεις, τα ευρήματα εγείρουν ανησυχίες σχετικά με τις προκαλούμενες από τα εμβόλια μη ανιχνεύσιμες σοβαρές καρδιαγγειακές παρενέργειες και υπογραμμίζουν την ήδη διαπιστωμένη αιτιώδη σχέση μεταξύ εμβολίων και μυοκαρδίτιδας, που αποτελεί συχνή αιτία απροσδόκητης καρδιακής ανακοπής σε νεαρά άτομα” (Sun et al., 2022). Όσον αφορά τα καρδιαγγειακά συμβάντα, η ενδοθηλιακή δυσλειτουργία ως μια πιθανή παρενέργεια του εμβολιασμού (Lei et al., 2021) δεν είναι καλοήθης, καθώς συνδέεται με την ανάπτυξη αθηρωμάτωσης και στεφανιαίας νόσου (Berenji Ardestani et al., 2020– Landmesser et al., 2004). Αυτός ο πιθανός παθογενετικός μηχανισμός καταδεικνύεται σε μια δημοσιευμένη περίληψη, όπου ο προβλεπόμενος πενταετής κίνδυνος εμφάνισης οξέος στεφανιαίου επεισοδίου σε μια ομάδα ασθενών αυξήθηκε από 11% σε 25%, κατά μέσο όρο, για όσους έλαβαν δύο δόσεις εμβολίου mRNA, με τις αλλαγές να παραμένουν για τουλάχιστον 2,5 μήνες μετά τη δεύτερη δόση (Gundry, 2021). Στον Πίνακα 1 συνοψίζουμε τα βασικά σημεία των πιθανών μεσοπρόθεσμων και μακροπρόθεσμων παρενεργειών των εμβολίων. Τα ερωτήματα που προκύπτουν πρέπει να διευκρινιστούν με διαφάνεια μέσω κατάλληλα δομημένων τυχαιοποιημένων κλινικών δοκιμών και μετα-αναλύσεων που διερευνούν τα μοριακά μονοπάτια και τα κλινικά συμβάντα σε περισσότερα δείγματα. Επιπλέον, η γνώση των μηχανισμών δράσης των εμβολίων και των πιθανών παρενεργειών τους φαίνεται να αυξάνει την πρόθεση εμβολιασμού (Andrade et al., 2022).Πρέπει επίσης να λάβουμε υπόψη μας ότι ίσως χρειαστεί να ερευνήσουμε πρόσθετες φαρμακολογικές και μη φαρμακολογικές εναλλακτικές λύσεις πρόληψης για την εδραίωση της υγείας και της κοινωνικής ισορροπίας, προκειμένου να αποφύγουμε τον “εφιάλτη” κατά τον οποίο η εμπιστοσύνη του κοινού στην ιατρική μειώνεται (Hellerstein, 2020).
για την συνέχεια της ανάρτησης εδώ
Δεν υπάρχουν σχόλια:
Δημοσίευση σχολίου